一例漏斗垂體炎影像學演變病例分析
漏斗垂體炎尚無明確診斷標準,垂體炎與垂體瘤臨床表現相似,常被誤診為垂體瘤行手術治療,而漏斗垂體炎動態影像學表現有助于垂體炎診斷及治療,其報道罕見。本文將1例自身免疫性漏斗垂體炎患者隨訪過程MRI動態改變及相關文獻復習,現總結如下。
一、臨床資料
患者女,50歲,2012年8月始,患者無明顯原因及誘因出現口渴、多飲、多尿、惡心、嘔吐等癥狀,日飲水量約4L,夜尿5~6次/d,體重減輕約10kg,伴右眼視物模糊。閉經半年,既往無下丘腦及垂體手術史。2012年10月來我院查:T35.6℃,P84次/min,BP107/81mmHg,BMI23.3kg/m2,雙眼視野無缺損,右眼視力下降,全身皮膚粗糙,甲狀腺無腫大,毛發無改變,心、肺及腹部檢查未見異常。實驗室檢查:尿比重<1.010,查血電解質、血糖(表1)、內分泌激素(表2),肝腎功能未見異常,腫瘤標記物CA199 30U/ml,CA125 17.2IU/ml,AFP5.63ng/ml,抗核抗體譜(-),禁水-加壓素試驗(+)。垂體MRI(圖1,2)提示漏斗及垂體炎癥?垂體腺瘤不排除。結合臨床表現及輔助檢查結果,初步診斷為“垂體功能減退癥、漏斗垂體炎?”。
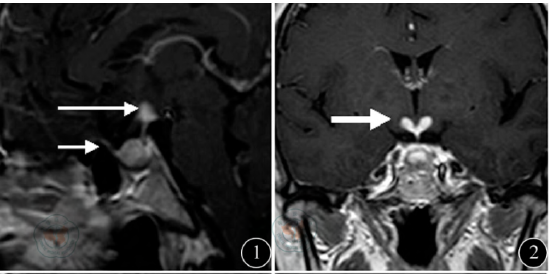
圖1 矢狀位增強可見下丘腦及漏斗部強化明顯(長箭頭),垂體柄未見明顯移位,垂體飽滿,可見腦膜增厚并強化明顯,呈硬腦膜尾征(短箭頭);圖2 冠狀面增強掃描見漏斗部呈豆芽狀均勻強化(粗箭頭)
試驗性給予激素免疫抑制治療及替代治療。治療9d,患者訴多飲、多尿、惡心明顯減輕,復查尿比重1.012,游離T32.86pmol/L、游離T40.61ng/dl,促甲狀腺激素1.04μIU/ml,催乳素1.74ng/ml(溴隱亭1.25mg/d×3d),血電解質恢復正常,出院院外繼續替代治療。
2013年1月,患者因多飲、多尿癥狀加重,伴惡心、嘔吐1周再次來我院就診,近2個月體重增加10kg,伴全身毛發脫落,無頭痛、雙眼無視野缺損、無視力下降。體格檢查:BMI28kg/m2,肥胖體型,全身皮膚干燥,眉毛、頭發、腋毛較前脫落,甲狀腺無腫大。化驗檢查示:尿比重1.000,血鈉、血氯偏高(表1),內分泌激素水平較前下降(表2)。
復查垂體MRI(圖3,4)示:下丘腦漏斗部病變面積縮小,垂體膨大,強化明顯。考慮垂體炎癥導致垂體功能進一步減退,繼續給予激素替代治療,3d后復查PRL2.03ng/ml,考慮垂體柄病變所致泌乳素增高,停用溴隱亭,患者癥狀好轉后出院。
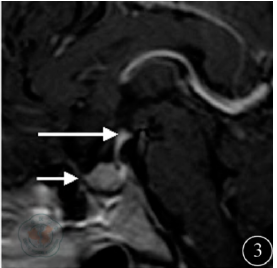
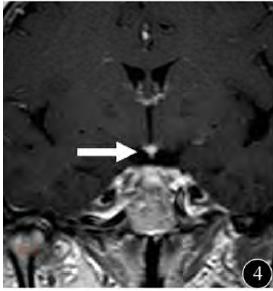
圖3 矢狀位增強見漏斗部強化灶較圖1明顯縮小,垂體柄增粗,強化明顯,以上部著(長箭頭),垂體仍膨大(短箭頭);圖4 冠狀位增強見垂體柄上部增粗(粗箭頭),顯著強化
2013年7月,患者因頭暈、惡心、嘔吐、體力下降復診,訴日飲水量(約2~3L/d)、小便次數均較前減少。復查尿比重1.020,血鈉鉀水平正常,血HCO3-升高考慮與嘔吐致消化液丟失有關(表1)、內分泌激素水平測定提示中樞性垂體功能減退(表2)。垂體MRI平掃(圖5,6)未見垂體柄增粗,垂體體積明顯縮小,提示自身免疫性漏斗垂體炎診斷成立。
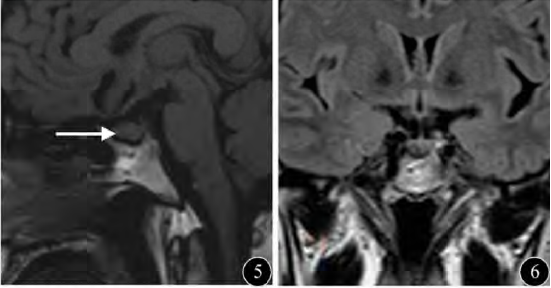
圖5 矢狀位平掃,下丘腦乳頭部顯影不清,未見垂體柄增粗,垂體體積明顯縮小(細箭頭),垂體上緣毛糙;圖6 冠狀面平掃見垂體柄無增粗,較圖2及圖4垂體柄上段明顯縮小
二、討論
淋巴性垂體炎是漏斗垂體炎的主要病因,屬自身免疫疾病,垂體活檢是確診自身免疫性垂體炎的金標準,但臨床工作中不易開展,誤診率高,因此借助MRI影像學表現,結合臨床表現及內分泌激素測定,避免誤診及手術更有意義。本例患者以中樞性尿崩癥為首診癥狀,初次檢查提示PRL增高(>200ng/ml),垂體MRI檢查見下丘腦及漏斗部明顯強化,垂體柄未見明顯移位,垂體飽滿,提示炎癥改變,但垂體瘤不除外。激素測定提示中樞性性腺功能及中樞性甲狀腺功能減退;PRL增高,短暫應用溴隱亭有效,考慮炎癥累及垂體柄或垂體門脈系統,干擾了下丘腦及漏斗結節部多巴胺的分泌,或者由于炎癥過程直接破壞PRL分泌細胞,使PRL釋放進入體循環,因此暫不考慮PRL瘤。
自身免疫性漏斗垂體炎對激素治療有效,國外將糖皮質激素沖擊治療作為首選,但治療劑量和療程及療效一直存在爭議。我們短期應用糖皮質激素進行免疫抑制治療并沒有阻止患者病情的進展,3個月(2013年1月)后患者再次因癥狀加重復診(潑尼松減至15mg/d),MRI示漏斗部強化灶面積縮小,垂體柄增粗強化,垂體膨大,垂體激素水平進一步降低,遂繼續應用激素替代治療。初診9個月后(2013年7月),患者MRI示垂體縮小,內分泌激素測定提示全垂體功能減退,最終支持自身免疫性垂體漏斗炎診斷。
本例患者垂體MRI檢查顯示了漏斗垂體炎演變的全過程,從病變區豆芽狀強化,直至病變消失垂體縮小。目前研究認為,垂體炎MRI表現包括垂體對稱性彌漫增大,強化明顯;向下鞍底骨質破壞較少,鞍底較平坦;當其向鞍上蔓延侵犯漏斗及下丘腦時,可發現垂體柄增粗,可累及硬腦膜,強化后出現硬腦膜尾征,這是區別垂體瘤與垂體炎重要影像學征象之一。淋巴性垂體炎隨時間的延長最終結局會出現空泡蝶鞍,也有學者認為,空泡蝶鞍可能是淋巴性垂體炎的最終結局。
垂體炎診斷尚需除外垂體瘤、顱咽管瘤、生殖細胞瘤鑒別。垂體大腺瘤MRI常表現垂體不對稱性增大,強化出現充盈缺損,伴漏斗柄移位;強化后垂體微腺瘤密度較正常腺體降低,也可引起腺體不對稱或垂體柄分離。垂體瘤一般不出現硬腦膜尾征。顱咽管瘤多見于鞍上區,表現為垂體及垂體柄結構正常;鞍內顱咽管瘤可見受壓變形的垂體;囊性腫瘤囊壁鈣化是此病的特征性表現,有助于區別。生殖細胞瘤多見于兒童,表現為垂體功能減退與尿崩癥,可引起垂體柄增粗及垂體后葉高信號消失,易誤診為垂體炎。
其對放療敏感,懷疑此病可給予實驗性治療,檢測腦脊液、甲胎蛋白及血清中絨毛膜促性腺激素水平有助于生殖細胞瘤的診斷。因此對疑似垂體炎的患者,應結合臨床表現、激素及影像學檢查,綜合評估患者病情,在保證患者病情平穩前提下,給予對癥治療并定期行影像學隨訪觀察有助于疾病診治。







